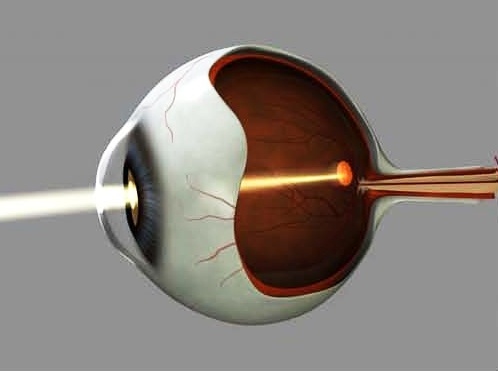
Cosa sono?
 Le cheratiti sono infiammazioni della cornea.
Le cheratiti sono infiammazioni della cornea.
Da che cosa sono causate?
Le cheratiti possono essere causate da vari fattori: quelli infettivi (virus, batteri, protozoi, funghi), gli agenti fisici (ad esempio i raggi ultravioletti) e le malattie sistemiche (artriti reumatoidi o vasculiti disseminate).
Come appaiono?
 Possono associarsi a calo della vista, dolore e intolleranza alla luce (fotofobia). Le cheratiti possono manifestarsi con piccole erosioni superficiali (mini affossamenti dell’epitelio) e opacità disseminate all’interno della cornea (infiltrati stromali).
Possono associarsi a calo della vista, dolore e intolleranza alla luce (fotofobia). Le cheratiti possono manifestarsi con piccole erosioni superficiali (mini affossamenti dell’epitelio) e opacità disseminate all’interno della cornea (infiltrati stromali).
Altra loro caratteristica è la crescita dei vasi sanguigni all’interno del tessuto corneale a partire dal limbus (zona tra stroma e sclera-congiuntiva), con la formazione di tessuto fibroso sotto l’epitelio (questa condizione è definita panno corneale). Inoltre la cheratite è spesso contraddistinta da edema corneale, cioè dalla presenza di un eccesso di contenuto acquoso all’interno della cornea. Le forme infettive si accompagnano di solito a dolore, secrezione e torbidità dell’umore acqueo (reazione infiammatoria in camera anteriore).
Come possono evolvere?
Le cheratiti, se non curate, possono compromettere la trasparenza della cornea, indispensabile alla corretta visione. Possono essere complicate da perdita di tessuto, che assume la forma di un cratere (l’ulcera corneale, con rischio di perforazione); l’ulcera può evolvere in cicatrici che, se centrali, compromettono la visione. Questa condizione ha come terapia il trapianto di cornea o l’impiego di laser ad eccimeri se l’opacità è confinata nello stroma anteriore.
Quali sono le terapie?
Le terapie dipendono dalla causa che ha provocato la cheratite. In generale la terapia ha tre obiettivi principali:
- Controllo dell’infezione
- Controllo dell’infiammazione
- Favorire la crescita dell’epitelio (riepitelizzazione).
L’infezione è controllata con farmaci antibiotici, sia per via topica (colliri) che per via orale. L’uso di antinfiammatori steroidei – utilizzati per ridurre o eliminare le cicatrici –, quando improprio, può favorire la formazione di ulcere e sono assolutamente controindicati in caso di infezione provocata dal virus dell’herpes. Tali farmaci devono essere usati solo dopo la prescrizione di un medico oculista. La riepitelizzazione avviene utilizzando dei lubrificanti, con la temporanea chiusura della palpebra e/o applicazione di lenti a contatto terapeutiche.
Da pochi anni è disponibile anche in Italia un protocollo terapeutico che prevede il trattamento della cornea con staminali. Nel caso specifico delle cheratiti che hanno danneggiato la superficie oculari sono trattabili gli effetti avversi delle cheratiti infettive da batteri, miceti, Acanthamoeba, oltre a quelle di origine autoimmune (“cheratiti immununitarie”).
Inoltre c’è anche la possibilità di ricorrere all’impiego della membrana amniotica che può favorire il ripristino dell’integrità e della trasparenza corneale.
Infine si potrebbe anche utilizzare un collirio a base di NGF (Nerve Growth Factor) quando si è affetti da cheratite neurotrofica, sempre dietro prescrizione di un oculista.
Quali sono le persone più a rischio?
- I portatori di lenti a contatto devono prestare massima attenzione alla manutenzione delle lenti; i liquidi di conservazione delle lenti
 possono essere infetti e, quindi, veicolare l’infezione nell’occhio mediante la lente a contatto (in caso di cheratite o forte congiuntivite l’analisi del liquido e del recipiente delle lenti a contatto può dare al medico informazioni sull’agente infettante e, una volta esaminato, vanno eliminati lenti, liquidi e contenitori). Particolare attenzione va riservata alla cheratite da Acanthamoeba. Si tratta di un agente infettante molto resistente, un protozoo che può trovarsi nelle acque di piscine, fiumi, laghi. L’uomo è altamente resistente, ma basta una minima lesione dell’epitelio corneale per sviluppare una cheratite di questo tipo. Per questo motivo i portatori di lenti a contatto sono particolarmente a rischio, perché la lente può provocare le lesioni microscopiche; questa cheratite è caratterizzata da un forte dolore e da un annebbiamento visivo. È estremamente pericolosa e l’infezione può interessare anche il bulbo oculare.
possono essere infetti e, quindi, veicolare l’infezione nell’occhio mediante la lente a contatto (in caso di cheratite o forte congiuntivite l’analisi del liquido e del recipiente delle lenti a contatto può dare al medico informazioni sull’agente infettante e, una volta esaminato, vanno eliminati lenti, liquidi e contenitori). Particolare attenzione va riservata alla cheratite da Acanthamoeba. Si tratta di un agente infettante molto resistente, un protozoo che può trovarsi nelle acque di piscine, fiumi, laghi. L’uomo è altamente resistente, ma basta una minima lesione dell’epitelio corneale per sviluppare una cheratite di questo tipo. Per questo motivo i portatori di lenti a contatto sono particolarmente a rischio, perché la lente può provocare le lesioni microscopiche; questa cheratite è caratterizzata da un forte dolore e da un annebbiamento visivo. È estremamente pericolosa e l’infezione può interessare anche il bulbo oculare. - Pazienti affetti da Herpes zoster, in particolare quelli che hanno lesioni sulla punta del naso, possono andare incontro ad un interessamento corneale.
- Pazienti con sindrome dell’occhio secco possono contrarre cheratiti, in quanto presentano spesso erosioni dell’epitelio (prima difesa contro le infezioni).
- Tutti coloro che guardano senza protezione Fonti di ultravioletti (lampade UVA, saldatrici ed esposizione diretta alla luce del sole) possono anche sviluppare la cheratite attinica, caratterizzata da appannamento visivo e dolore che di solito aumenta di notte.
Quali sono le cheratiti più pericolose?
La cheratite da Acanthamoeba sopra descritta è tra le più pericolose, soprattutto se la diagnosi e la terapia specifica non fossero tempestive. Le cheratiti da funghi, molto rare, possono avere effetti devastanti e possono facilmente penetrare nella camera anteriore (che si trova dietro la superficie esterna del bulbo oculare). In questi casi gli antinfiammatori di tipo steroideo possono favorire la progressione dell’infezione. La cheratite da Candida si sviluppa spesso in associazione con altre cheratiti o in pazienti con un sistema immunitario depresso.


 possono essere infetti e, quindi, veicolare l’infezione nell’occhio mediante la
possono essere infetti e, quindi, veicolare l’infezione nell’occhio mediante la 






 Le cause delle epiteliopatie sono varie: distrofie corneali che possono essere acquisite e cheratiti (infiammazioni della cornea), congiuntiviti allergiche, alterazioni del film lacrimale, come nel caso della sindrome di Sjogren. Tale condizione colpisce le ghiandole lacrimali che riducono la secrezione delle lacrime; quindi l’epitelio corneale non più protetto va incontro a un essiccamento e degenera (come un terreno che si secca al sole e, di conseguenza, si spacca).
Le cause delle epiteliopatie sono varie: distrofie corneali che possono essere acquisite e cheratiti (infiammazioni della cornea), congiuntiviti allergiche, alterazioni del film lacrimale, come nel caso della sindrome di Sjogren. Tale condizione colpisce le ghiandole lacrimali che riducono la secrezione delle lacrime; quindi l’epitelio corneale non più protetto va incontro a un essiccamento e degenera (come un terreno che si secca al sole e, di conseguenza, si spacca). 
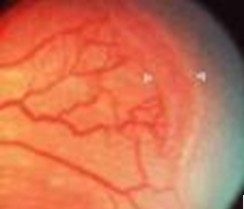
 Attraverso l’esame del
Attraverso l’esame del 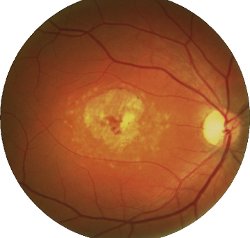

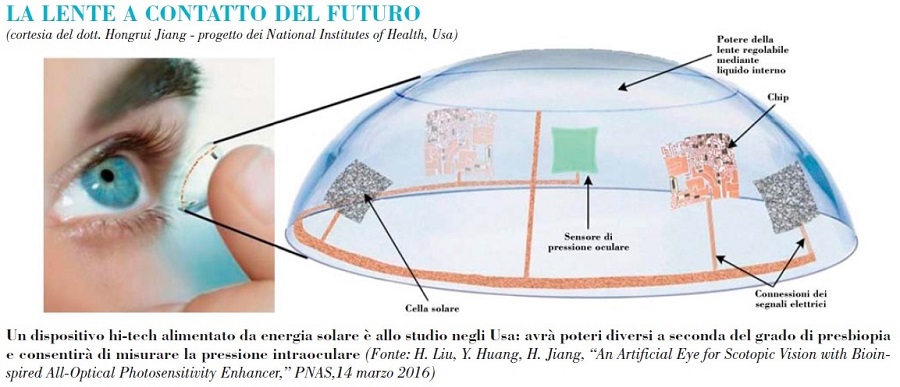
 È fondamentale che la prima applicazione di una lente a contatto venga fatta da una persona esperta, capace non solo di scegliere la lente migliore per la singola persona, ma anche di fornire informazioni sul suo corretto utilizzo. È, inoltre, essenziale provare le lenti stesse e verificare che non si avverta una sensazione di fastidio dopo un po’.
È fondamentale che la prima applicazione di una lente a contatto venga fatta da una persona esperta, capace non solo di scegliere la lente migliore per la singola persona, ma anche di fornire informazioni sul suo corretto utilizzo. È, inoltre, essenziale provare le lenti stesse e verificare che non si avverta una sensazione di fastidio dopo un po’. Le lenti a contatto non dovrebbero sostituire integralmente gli occhiali: non bisogna esagerare col loro uso (anche perché, alla lunga, si rischia di avere fenomeni di sensibilizzazione). Il tempo massimo di utilizzo cambia da soggetto a soggetto e dipende da molti fattori, tra cui il tipo di lente utilizzata.
Le lenti a contatto non dovrebbero sostituire integralmente gli occhiali: non bisogna esagerare col loro uso (anche perché, alla lunga, si rischia di avere fenomeni di sensibilizzazione). Il tempo massimo di utilizzo cambia da soggetto a soggetto e dipende da molti fattori, tra cui il tipo di lente utilizzata.