L’International Task Force for Low Vision a Tunisi
L’iniziativa, a cui hanno aderito vari Paesi mediterranei, è stata promossa anche dal Presidente della IAPB Italia onlus 
Dopo essere nata a settembre del 2005 a Taormina, l’International Task Force for Low Vision è “sbarcata“ a Tunisi il 2 e 3 giugno 2006. Si tratta di una realtà di respiro internazionale nata per contrastare il fenomeno dell’ipovisione e revenire la cecità, a cui hanno aderito diversi Paesi mediterranei: non solo l’Italia e la Tunisia (le nazioni promotrici), ma anche la Francia, la Mauritania, il Marocco, l’Algeria e la Libia prebellica.
La Task Force for Low Vision è stata ideata dal Presidente della IAPB Italia Giuseppe Castronovo, assieme ai professori Ahmed Trabelsi e Bruno Lumbroso, in occasione del Simposio sulla Riabilitazione Visiva che si è tenuto a Roma nel marzo 2005. I promotori, analizzando la salute a livello oculare nei diversi Paesi del Mediterraneo, si sono resi conto che era il caso di intervenire, dato che – almeno in alcune zone – il problema della visione ridotta non era considerato con sufficiente attenzione dagli oculisti e dalle autorità sanitarie locali.
La Task Force contro l’ipovisione è costituita, di fatto, da un gruppo di lavoro fra amici e colleghi che condividono lo stesso obiettivo. Per questo è stato deciso di “gettare dei ponti” sul Mediterraneo, coinvolgendo oculisti ed ortottisti che operano nei Paesi che si affacciano sul mare nostrum .
Gli scopi principali della Task Force sono i seguenti:
– 1) valutare il problema dell’ipovisione nei Paesi interessati;
– 2) approfondire l’interesse degli oculisti di queste regioni nei confronti della riabilitazione visiva ed occuparsi di coloro per i quali non vi sono più possibilità di recupero visivo, ma che hanno necessità di aiuto e supporto nello svolgimento quotidiano delle loro funzioni in  questa condizione di ipovedenti;
questa condizione di ipovedenti;
– 3) intervenire presso le autorità sanitarie per convincere dell’importanza della riabilitazione visiva;
– 4) organizzare congressi, simposi e riunioni di oculisti, di ortottisti e di ottici su ipovisione e riabilitazione visiva;
– 5) organizzare corsi riservati a poche persone che trattino degli aspetti pratici della riabilitazione visiva.
In sostanza, la Task Force ha come finalità precipua quella di formare persone atte alla divulgazione e alla conoscenza delle diverse discipline oculistiche e alla formazione di persone capaci, a loro volta, di formare altro personale. Questo con l’intento di aiutare persone che non vengono assistite adeguatamente, dando loro cure, speranza e proficue soluzioni.
Il Comitato direttivo ( Board ) della Task Force for Low Vision si è riunito anche ad Algeri (Prof. Ailem) nel dicembre 2005, a Marrakech (Prof. Zaghloul e Dr. Rais) nel gennaio 2006 e, quindi, a Palermo.
La Task Force ha come Presidente d’onore:Avv. G. Castronovo (Italia); Chairman: Prof. B. Lumbroso (Italia); Co-chairman: Dr. A. Trabelsi (Tunisia); Segretario: Prof. L. Cerulli (Italia); Comitato Scientifico: Prof. C. Corbé (Francia), Prof. A. Reibaldi (Italia) e Prof. A.Ouertani (Tunisia); Comitato Esecutivo: Prof. A. Ailem (Algeria), Prof. S. Ayed, Dr. S. Fitouri (Libia), Dr. Timsiline (Algeria), Prof. Aragona (Italia), Prof. A. Pece (Italia), Prof. M.T. Nouri (Algeria), Prof. Zaghloul (Marocco), Prof. R. Crouzet Barbati (Italia), Dr. S. Sidicheikh (Mauritania), Dr. Hache (Francia); Comitato di segreteria: Dr. H. Farah (Tunisia), Dr. M. Vadalà (Italia) e Dr. L. Rais (Marocco); Consiglieri esterni: Dr. Abdulaziz Al Rajhi (Arabia Saudita), Dr. Etya’lé (OMS).



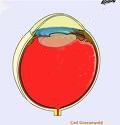
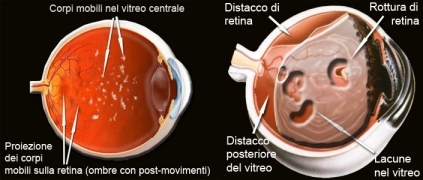

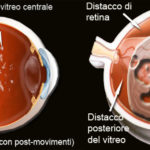
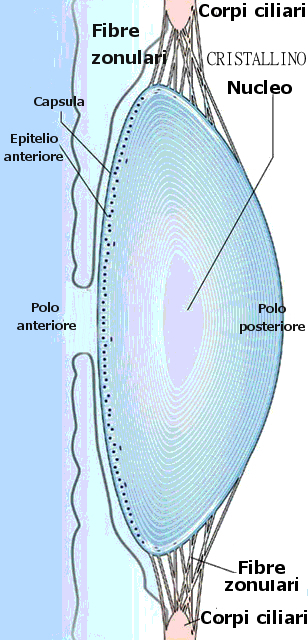 Dobbiamo immaginare il cristallino come una lente discoidale (a forma di mandorla), trasparente, posizionata tra l’iride e il corpo vitreo, ancorata al corpo ciliare mediante legamenti: si trova in sospensione e viene “automaticamente“ deformata per regolare la messa a fuoco. Si tratta di una struttura che non è provvista né di nervi né di vasi sanguigni o linfatici (pertanto alla sua nutrizione provvede l’umor acqueo).
Dobbiamo immaginare il cristallino come una lente discoidale (a forma di mandorla), trasparente, posizionata tra l’iride e il corpo vitreo, ancorata al corpo ciliare mediante legamenti: si trova in sospensione e viene “automaticamente“ deformata per regolare la messa a fuoco. Si tratta di una struttura che non è provvista né di nervi né di vasi sanguigni o linfatici (pertanto alla sua nutrizione provvede l’umor acqueo). 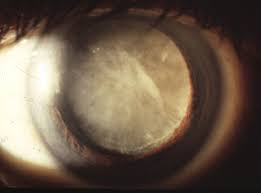
 Generalmente bisogna sottoporsi a un’operazione chirurgica. L’operazione di cataratta è l’intervento chirurgico in assoluto più eseguito al mondo. Un intervento chirurgico può essere necessario anche se si verificano dislocazioni ed alterazioni della forma del cristallino.
Generalmente bisogna sottoporsi a un’operazione chirurgica. L’operazione di cataratta è l’intervento chirurgico in assoluto più eseguito al mondo. Un intervento chirurgico può essere necessario anche se si verificano dislocazioni ed alterazioni della forma del cristallino. 

 Un’
Un’




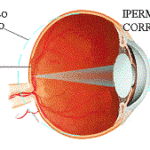
 L’ipermetropia è un difetto di vista (ametropia) che spesso non dà sintomi. Tuttavia è un disturbo che può essere facilmente individuato grazie a una visita oculistica.
L’ipermetropia è un difetto di vista (ametropia) che spesso non dà sintomi. Tuttavia è un disturbo che può essere facilmente individuato grazie a una visita oculistica.