I controlli retinici gratuiti arrivano in Puglia La campagna “Non perdiamoci la vista“, che si svolge a bordo di unità mobili oftalmiche, è stata presentata il 4 maggio presso il Comune di Bari 4 maggio 2015 – Prende il via in Puglia la campagna “Non perdiamoci la vista”, che si è già svolta in altre regioni. A bordo di unità mobili oftalmiche ( UMO ) i cittadini possono sottoporsi a un controllo retinico gratuito e ricevere informazioni sulle maculopatie e, in particolare, sulla degenerazione maculare legata all’età (DMLE o AMD), che colpisce prevalentemente dopo i 55 anni. L’iniziativa, promossa dalla IAPB Italia onlus-Agenzia Internazionale per la prevenzione della cecità, in collaborazione con la multinazionale farmaceutica Novartis, è stata presentata presso il Comune di Bari. L’iniziativa ha tra l’altro ricevuto il patrocinio della Regione Puglia. Si stima che ogni anno siano 25.000 i pazienti che in Italia presentano i primi sintomi di degenerazione maculare legata all’età (ad esempio deformazione delle linee rette al centro del campo visivo), di cui 3.272 solo in Puglia. I cittadini over 55 vengono, quindi, invitati ad effettuare un controllo retinico gratuito per accertare il rischio di insorgenza di questa malattia, che colpisce il centro della retina (macula), parte funzionale e sensibile dell’occhio, e può provocare
I controlli retinici gratuiti arrivano in Puglia La campagna “Non perdiamoci la vista“, che si svolge a bordo di unità mobili oftalmiche, è stata presentata il 4 maggio presso il Comune di Bari 4 maggio 2015 – Prende il via in Puglia la campagna “Non perdiamoci la vista”, che si è già svolta in altre regioni. A bordo di unità mobili oftalmiche ( UMO ) i cittadini possono sottoporsi a un controllo retinico gratuito e ricevere informazioni sulle maculopatie e, in particolare, sulla degenerazione maculare legata all’età (DMLE o AMD), che colpisce prevalentemente dopo i 55 anni. L’iniziativa, promossa dalla IAPB Italia onlus-Agenzia Internazionale per la prevenzione della cecità, in collaborazione con la multinazionale farmaceutica Novartis, è stata presentata presso il Comune di Bari. L’iniziativa ha tra l’altro ricevuto il patrocinio della Regione Puglia. Si stima che ogni anno siano 25.000 i pazienti che in Italia presentano i primi sintomi di degenerazione maculare legata all’età (ad esempio deformazione delle linee rette al centro del campo visivo), di cui 3.272 solo in Puglia. I cittadini over 55 vengono, quindi, invitati ad effettuare un controllo retinico gratuito per accertare il rischio di insorgenza di questa malattia, che colpisce il centro della retina (macula), parte funzionale e sensibile dell’occhio, e può provocare ipovisione e cecità centrale. “Per la IAPB Italia onlus sono tre le priorità oggi nella lotta alla cecità evitabile: prevenzione primaria, ovvero informazione e sensibilizzazione; prevenzione secondaria, cioè diagnosi precoce, accesso alle terapie e screening per le specifiche patologie quali la degenerazione maculare correlata all’età; e prevenzione terziaria, ovvero la riabilitazione visiva – afferma il Dott. Michele Corcio, Vicepresidente Nazionale IAPB Italia onlus –. La campagna Non perdiamoci la vista si inserisce nell’ambito di questo nostro impegno e nasce proprio con l’obiettivo di aumentare la conoscenza della popolazione rispetto alle maculopatie, sensibilizzare sull’importanza di riconoscerle precocemente attraverso dei periodici controlli e trattarle tempestivamente, nonché fornire informazioni sulla riabilitazione visiva, che oggi è in grado di offrire alle persone ipovedenti un significativo miglioramento della qualità di vita”.
ipovisione e cecità centrale. “Per la IAPB Italia onlus sono tre le priorità oggi nella lotta alla cecità evitabile: prevenzione primaria, ovvero informazione e sensibilizzazione; prevenzione secondaria, cioè diagnosi precoce, accesso alle terapie e screening per le specifiche patologie quali la degenerazione maculare correlata all’età; e prevenzione terziaria, ovvero la riabilitazione visiva – afferma il Dott. Michele Corcio, Vicepresidente Nazionale IAPB Italia onlus –. La campagna Non perdiamoci la vista si inserisce nell’ambito di questo nostro impegno e nasce proprio con l’obiettivo di aumentare la conoscenza della popolazione rispetto alle maculopatie, sensibilizzare sull’importanza di riconoscerle precocemente attraverso dei periodici controlli e trattarle tempestivamente, nonché fornire informazioni sulla riabilitazione visiva, che oggi è in grado di offrire alle persone ipovedenti un significativo miglioramento della qualità di vita”.  “Si stima che ogni anno siano 25.000 i pazienti che presentano i primi sintomi di degenerazione maculare legata all’età, 3.272 solo in Puglia – dichiara il Prof. Giovanni Alessio, Direttore della Clinica Oculistica Aldo Moro di Bari –. Con l’allungamento della vita media e il miglioramento delle condizioni di salute, alcune patologie hanno assunto una maggiore importanza e incidenza rispetto agli anni passati. Una di queste è la maculopatia senile, una degenerazione della parte centrale del tessuto retinico che può provocare una perdita della visione centrale, rappresentando una delle principali cause di cecità legale. Il paziente vede una macchia nera proprio al centro della vista che gli impedisce di leggere e riconoscere le persone mentre la visione periferica è sempre conservata garantendo un minimo di autonomia di vita”. “I primi campanelli di allarme, che devono indurre le persone a rivolgersi subito allo specialista – precisa il Prof. Carlo Sborgia, Professore ordinario di oftalmologia all’Università di Bari – possono essere ricondotti a problemi visivi. In questo caso i sintomi iniziali sono, oltre alla diminuzione del visus in generale, la comparsa precoce, di metamorfopsie, cioè di deformazioni dell’immagine (linee diritte che diventano ondulate, distorsioni del contorno dei volti e degli oggetti), oppure la comparsa di uno scotoma centrale nel campo visivo, ovvero una ‘macchia’ centrale che non si sposta muovendo l’occhio”. Bari, presso la Sala Giunta del Comune di Bari Palazzo di Città, Corso Vittorio Emanuele II, 84 Il 4 maggio alle ore 11.00 Relatori invitati: Dott. Michele Corcio – Vicepresidente IAPB Italia onlus Prof. Carlo Sborgia – Prof. Ordinario di Oftalmologia all’Università di Bari Dott. Vincenzo Lorusso – Dir. Resp. Centro C.E.R.V.I. Prof. Francesco Montrone – Direttore UOC Oculistica Ospedale di Venere, Bari Prof. Tommaso Micelli Ferrari – Direttore UOC Oculistica Ospedale F. Miulli, Bari
“Si stima che ogni anno siano 25.000 i pazienti che presentano i primi sintomi di degenerazione maculare legata all’età, 3.272 solo in Puglia – dichiara il Prof. Giovanni Alessio, Direttore della Clinica Oculistica Aldo Moro di Bari –. Con l’allungamento della vita media e il miglioramento delle condizioni di salute, alcune patologie hanno assunto una maggiore importanza e incidenza rispetto agli anni passati. Una di queste è la maculopatia senile, una degenerazione della parte centrale del tessuto retinico che può provocare una perdita della visione centrale, rappresentando una delle principali cause di cecità legale. Il paziente vede una macchia nera proprio al centro della vista che gli impedisce di leggere e riconoscere le persone mentre la visione periferica è sempre conservata garantendo un minimo di autonomia di vita”. “I primi campanelli di allarme, che devono indurre le persone a rivolgersi subito allo specialista – precisa il Prof. Carlo Sborgia, Professore ordinario di oftalmologia all’Università di Bari – possono essere ricondotti a problemi visivi. In questo caso i sintomi iniziali sono, oltre alla diminuzione del visus in generale, la comparsa precoce, di metamorfopsie, cioè di deformazioni dell’immagine (linee diritte che diventano ondulate, distorsioni del contorno dei volti e degli oggetti), oppure la comparsa di uno scotoma centrale nel campo visivo, ovvero una ‘macchia’ centrale che non si sposta muovendo l’occhio”. Bari, presso la Sala Giunta del Comune di Bari Palazzo di Città, Corso Vittorio Emanuele II, 84 Il 4 maggio alle ore 11.00 Relatori invitati: Dott. Michele Corcio – Vicepresidente IAPB Italia onlus Prof. Carlo Sborgia – Prof. Ordinario di Oftalmologia all’Università di Bari Dott. Vincenzo Lorusso – Dir. Resp. Centro C.E.R.V.I. Prof. Francesco Montrone – Direttore UOC Oculistica Ospedale di Venere, Bari Prof. Tommaso Micelli Ferrari – Direttore UOC Oculistica Ospedale F. Miulli, Bari
Amaurosi congenita di Leber, ridimensionata la terapia genica
A tre anni dal trattamento il miglioramento della visione si è mantenuto, ma i fotorecettori hanno ripreso a “morire”
4 maggio 2015 – Una progressiva diminuzione della sensibilità delle aree retiniche dove la visione era migliorata. È questo il “verdetto” di un gruppo di ricercatori che ha indagato gli effetti a lungo termine della terapia genica su malati di amaurosi congenita di Leber, una patologia retinica ereditaria degenerativa. Si erano ottenuti risultati incoraggianti soprattutto nei bambini e, in seguito al trattamento basato sull’iniezione sottoretinica di geni corretti, la metà delle persone non era più considerata cieca legale.
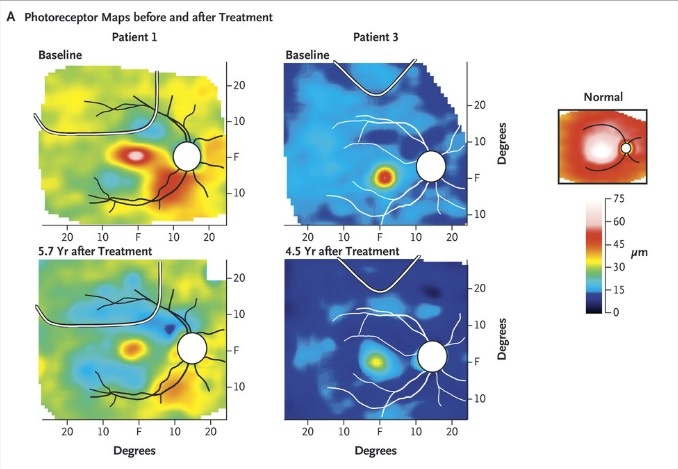 Eppure – si legge sulla rivista New England Journal of Medicine – “dopo tre anni di terapia i miglioramenti nella visione sono stati mantenuti, ma il tasso di perdita di fotorecettori della retina trattata è stato identico a quello della retina non trattata”. Insomma, la degenerazione retinica è ripresa. Per la stessa ragione a quasi sei anni dalla terapia in due persone si è riscontrata una progressiva riduzione delle capacità visive, mentre in una terza persona la stessa cosa era già avvenuta dopo quattro anni e mezzo.
Eppure – si legge sulla rivista New England Journal of Medicine – “dopo tre anni di terapia i miglioramenti nella visione sono stati mantenuti, ma il tasso di perdita di fotorecettori della retina trattata è stato identico a quello della retina non trattata”. Insomma, la degenerazione retinica è ripresa. Per la stessa ragione a quasi sei anni dalla terapia in due persone si è riscontrata una progressiva riduzione delle capacità visive, mentre in una terza persona la stessa cosa era già avvenuta dopo quattro anni e mezzo.
L’amaurosi congenita di Leber è causata dalla mutazione di almeno 19 geni e, fino al 2008, era considerata incurabile. Allora è stato sperimentato con un successo parziale un trattamento genetico, efficace soprattutto sui più giovani, per i malati che avevano gene RPE65 mutato. Quest’ultimo codifica per un enzima chiave che entra nel ciclo del retinolo (indispensabile per la sensibilità retinica).
Se durante la gestazione manca la vitamina A
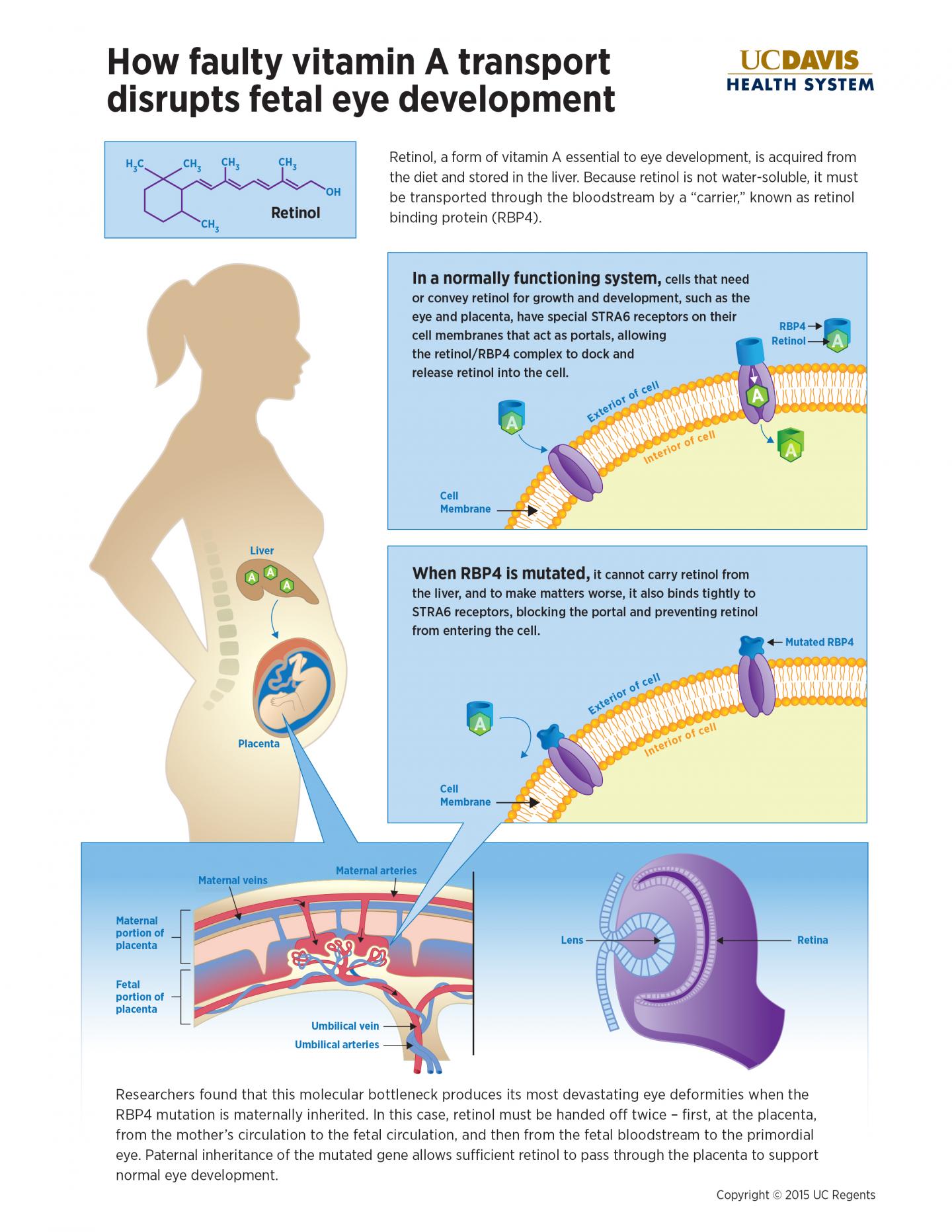 Se durante la gestazione manca la vitamina A Difetti oculari alla nascita e cecità: sono i rischi di una deficienza vitaminica 24 aprile 2015 – La carenza di vitamina A nel corso della gravidanza minaccia la salute visiva del nascituro: difetti oculari e cecità sono i due rischi principali. È quanto evidenziano i ricercatori di due università americane in uno studio pubblicato su Cell . Dunque è fondamentale che le donne incinte seguano un’alimentazione sana e completa, ricca di alimenti contenenti la vitamina A (ad esempio l’olio di fegato di merluzzo, il tuorlo dell’uovo, le carote crude, la zucca e verdure a foglia verde così come il melone, le albicocche, le pesche, le arance e l’anguria). Durante lo studio si è arrivati a identificare delle mutazioni genetiche del gene RBP4, che codifica per una proteina presente nel plasma sanguigno (retinolo legame proteico 4-plasma). Tali mutazioni, attribuibili alla carenza di vitamina A durante la gestazione, sono state osservate in tre famiglie di malformazioni oftalmiche di diversa gravità e persino nell’assenza di entrambi gli occhi (anoftalmia bilaterale); ciò è stato possibile mappando e sequenziando geneticamente diversi neonati. Normalmente, spiegano i ricercatori, la proteina RBP “trasporta il retinolo [=una forma di vitamina A] dalle riserve epatiche ai tessuti periferici, compresi la placenta e l’occhio del feto”. Queste scoperte spiegano “una modalità prima non nota di ereditarietà materna”; quindi si è riusciti a individuare “un gruppo di malattie ereditarie che sono plausibilmente modulate dalla vitamina A presente nella dieta”. Infine, ricordiamo come la carenza di vitamina A durante lo sviluppo possa provocare anche una malattia chiamata xeroftalmia.
Se durante la gestazione manca la vitamina A Difetti oculari alla nascita e cecità: sono i rischi di una deficienza vitaminica 24 aprile 2015 – La carenza di vitamina A nel corso della gravidanza minaccia la salute visiva del nascituro: difetti oculari e cecità sono i due rischi principali. È quanto evidenziano i ricercatori di due università americane in uno studio pubblicato su Cell . Dunque è fondamentale che le donne incinte seguano un’alimentazione sana e completa, ricca di alimenti contenenti la vitamina A (ad esempio l’olio di fegato di merluzzo, il tuorlo dell’uovo, le carote crude, la zucca e verdure a foglia verde così come il melone, le albicocche, le pesche, le arance e l’anguria). Durante lo studio si è arrivati a identificare delle mutazioni genetiche del gene RBP4, che codifica per una proteina presente nel plasma sanguigno (retinolo legame proteico 4-plasma). Tali mutazioni, attribuibili alla carenza di vitamina A durante la gestazione, sono state osservate in tre famiglie di malformazioni oftalmiche di diversa gravità e persino nell’assenza di entrambi gli occhi (anoftalmia bilaterale); ciò è stato possibile mappando e sequenziando geneticamente diversi neonati. Normalmente, spiegano i ricercatori, la proteina RBP “trasporta il retinolo [=una forma di vitamina A] dalle riserve epatiche ai tessuti periferici, compresi la placenta e l’occhio del feto”. Queste scoperte spiegano “una modalità prima non nota di ereditarietà materna”; quindi si è riusciti a individuare “un gruppo di malattie ereditarie che sono plausibilmente modulate dalla vitamina A presente nella dieta”. Infine, ricordiamo come la carenza di vitamina A durante lo sviluppo possa provocare anche una malattia chiamata xeroftalmia.
Fonte: Cell
Ultima modifica: 28 aprile 2015
Stop all’angiogenesi per salvare la vista
 Stop all’angiogenesi per salvare la vista La proteina Slit2 è importante nello sviluppo dei vasi retinici dannosi: uno studio franco-americano fa luce sul fenomeno 22 aprile 2015 – Prevenendo la formazione di nuovi vasi retinici anomali si può proteggere la vista. Un’équipe di ricercatori dell’Inserm (Istituto nazionale francese per la salute e la ricerca medica), in collaborazione con l’università di Yale (Usa), è riuscita a rallentare o a bloccare l’angiogenesi impropria inibendo la produzione di una proteina chiamata Slit2. “Le malattie oculari vasoproliferative – scrive l’Inserm – sono la principale causa di cecità dei Paesi industrializzati. La degenerazione maculare legata all’età ( AMD ), la retinopatia diabetica e la retinopatia del prematuro (nei neonati) sono caratterizzati da un coinvolgimento progressivo della retina”. “Il danno – spiega la nota ufficiale – è causato da una crescita anormale dei vasi della retina. Questi vasi indeboliti consentono la fuoriuscita di siero, che causa dei rigonfiamenti e dei sollevamenti retinici, così come da perdite di sangue, portando a emorragie retiniche”.
Stop all’angiogenesi per salvare la vista La proteina Slit2 è importante nello sviluppo dei vasi retinici dannosi: uno studio franco-americano fa luce sul fenomeno 22 aprile 2015 – Prevenendo la formazione di nuovi vasi retinici anomali si può proteggere la vista. Un’équipe di ricercatori dell’Inserm (Istituto nazionale francese per la salute e la ricerca medica), in collaborazione con l’università di Yale (Usa), è riuscita a rallentare o a bloccare l’angiogenesi impropria inibendo la produzione di una proteina chiamata Slit2. “Le malattie oculari vasoproliferative – scrive l’Inserm – sono la principale causa di cecità dei Paesi industrializzati. La degenerazione maculare legata all’età ( AMD ), la retinopatia diabetica e la retinopatia del prematuro (nei neonati) sono caratterizzati da un coinvolgimento progressivo della retina”. “Il danno – spiega la nota ufficiale – è causato da una crescita anormale dei vasi della retina. Questi vasi indeboliti consentono la fuoriuscita di siero, che causa dei rigonfiamenti e dei sollevamenti retinici, così come da perdite di sangue, portando a emorragie retiniche”. In questo processo entrano in ballo diverse proteine, che consentono uno sviluppo dei vasi retinici normale oppure di vasi anomali e nocivi; particolarmente importante è il fattore di crescita endoteliale (ossia il VEGF ). “La Slit2 – scrive ancora l’Istituto di ricerca francese – è una proteina già nota per il suo ruolo nello sviluppo e nelle connessioni neurali. Agendo sui recettori Robo1 e Robo2, è coinvolta anche nella crescita di molti organi e in certi tipi di cancro. I ricercatori hanno perciò formulato l’ipotesi che questo fattore potesse avere un ruolo nella vascolarizzazione anomala osservata nelle malattie oculari vasoproliferative”. Dunque, per verificare quest’ipotesi gli scienziati hanno inibito la produzione di Slit2 in un modello animale (topi di laboratorio). “Hanno osservato – conclude l’Inserm – che la ramificazione e la crescita dei vasi sanguigni retinici era drasticamente ridotta, senza alcuna variazione dell’apporto sanguigno dei vasi preesistenti. Sorprendentemente hanno scoperto che, senza questa proteina, anche l’azione del VEGF veniva parzialmente ridotta”. Fermo restando che occorreranno nuovi studi in questa direzione, la ricerca potrebbe fornire un ulteriore contributo allo sviluppo di trattamenti efficaci contro le degenerazioni retiniche.
In questo processo entrano in ballo diverse proteine, che consentono uno sviluppo dei vasi retinici normale oppure di vasi anomali e nocivi; particolarmente importante è il fattore di crescita endoteliale (ossia il VEGF ). “La Slit2 – scrive ancora l’Istituto di ricerca francese – è una proteina già nota per il suo ruolo nello sviluppo e nelle connessioni neurali. Agendo sui recettori Robo1 e Robo2, è coinvolta anche nella crescita di molti organi e in certi tipi di cancro. I ricercatori hanno perciò formulato l’ipotesi che questo fattore potesse avere un ruolo nella vascolarizzazione anomala osservata nelle malattie oculari vasoproliferative”. Dunque, per verificare quest’ipotesi gli scienziati hanno inibito la produzione di Slit2 in un modello animale (topi di laboratorio). “Hanno osservato – conclude l’Inserm – che la ramificazione e la crescita dei vasi sanguigni retinici era drasticamente ridotta, senza alcuna variazione dell’apporto sanguigno dei vasi preesistenti. Sorprendentemente hanno scoperto che, senza questa proteina, anche l’azione del VEGF veniva parzialmente ridotta”. Fermo restando che occorreranno nuovi studi in questa direzione, la ricerca potrebbe fornire un ulteriore contributo allo sviluppo di trattamenti efficaci contro le degenerazioni retiniche.
Fonti: Inserm (Francia), Nature Medicine
Ultima modifica: 15 maggio 2015
Quegli accumuli nocivi sotto la retina
Le drusen, un segno precoce di degenerazione maculare legata all’età, non vanno mai sottovalutate
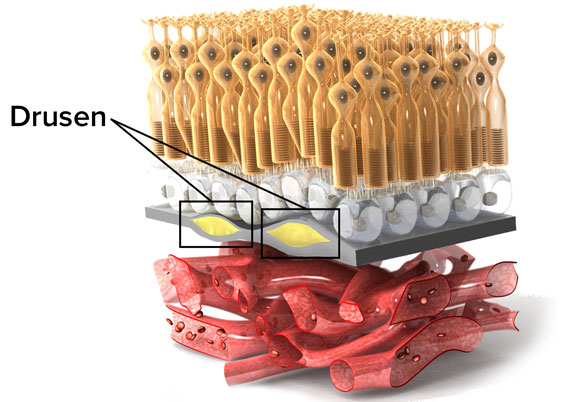
20 aprile 2015 – Sono accumuli di materiali di scarto che possono provocare una distorsione della immagini: si chiamano drusen e possono presentarsi sotto la retina, innalzandola leggermente in vari punti. Il loro studio è importante per determinare il futuro della salute retinica, in particolare relativamente ai rischi legati alla degenerazione maculare legata all’età (AMD). È quanto ha fatto un’équipe di ricercatori australiani, che ha pubblicato recentemente un articolo su Jama Ophthalmology . Gli autori hanno confrontato le foto scattate al fondo oculare di 3654 partecipanti di almeno 49 anni d’età, che sono state ripetute ogni cinque anni, per un totale di tre lustri.
Le drusen sono un chiaro segno dell’invecchiamento retinico: consistono in accumuli di lipofuscina (pigmento formato da grassi, carboidrati e proteine). Se si presentano al centro della retina – ossia nella zona maculare – possono anticipare la degenerazione maculare legata all’età: per loro causa le linee rette possono persino risultare distorte.
L’età avanzata e la mutazione di due alleli (CFH e ARMS2) sono i due principali fattori di rischio associati allo sviluppo di drusen di medie dimensioni. Quando questi accumuli si accompagnano ad alterazioni di uno strato chiamato epitelio pigmentato retinico, l’AMD si può evolvere con una probabilità quadrupla sino alla forma avanzata (in confronto alla sola presenza di drusen di grandezza media). Quindi la retina va sempre tenuta d’occhio con controlli effettuati da un oculista. Attualmente solo la forma più grave e meno comune di AMD, detta umida o essudativa, è considerata trattabile. In questo caso una diagnosi precoce è ancor più importante.
Fonte: Jama Ophthalmology
Testate negli Usa cellule progenitrici per rigenerare la retina
 Testate negli Usa cellule progenitrici per rigenerare la retina Cellule derivate da staminali retiniche riprogrammate sono state usate nelle cavie colpite dai primi stadi di degenerazione maculare legata all’età e da retinite pigmentosa 16 aprile 2015 – Se le cellule staminali non consentono, almeno per ora, di salvare la vista quando la retina ha subito seri danni, almeno nelle fasi iniziali di due malattie degenerative (l’ AMD e la retinite pigmentosa ) si sono ottenuti risultati promettenti sulle cavie di laboratorio. I ricercatori del Cedars-Sinai Medical Center, Los Angeles (Usa), hanno scritto su Stem Cells che, in questo caso, “preservare la vista nei primi stadi sembra possibile”. Dopo aver iniettato nei bulbi oculari di ratti delle cellule progenitrici neurali (NPC) – derivate da staminali retiniche pluripotenti indotte (iNPC) – la loro retina è risultata 140 volte più sensibile alla luce e ha preservato meglio l’integrità funzionale (6-8 file di fotorecettori contro una sola fila della retina non trattata). Queste cellule retiniche neonate “curative” sono state prelevate dall’organismo stesso e manipolate geneticamente: la loro potenziale utilità terapeutica è stata constatata in animali colpiti da stadi iniziali di AMD , una malattia considerata incurabile nella sua forma più comune (detta secca o atrofica). Infine, va sottolineato come non solo si debba considerare l’eventualità di seri effetti collaterali (si potrebbe persino indurre un tumore retinico), ma anche che si è ancora ben lontani dalla fase di sperimentazione clinica sugli esseri umani.
Testate negli Usa cellule progenitrici per rigenerare la retina Cellule derivate da staminali retiniche riprogrammate sono state usate nelle cavie colpite dai primi stadi di degenerazione maculare legata all’età e da retinite pigmentosa 16 aprile 2015 – Se le cellule staminali non consentono, almeno per ora, di salvare la vista quando la retina ha subito seri danni, almeno nelle fasi iniziali di due malattie degenerative (l’ AMD e la retinite pigmentosa ) si sono ottenuti risultati promettenti sulle cavie di laboratorio. I ricercatori del Cedars-Sinai Medical Center, Los Angeles (Usa), hanno scritto su Stem Cells che, in questo caso, “preservare la vista nei primi stadi sembra possibile”. Dopo aver iniettato nei bulbi oculari di ratti delle cellule progenitrici neurali (NPC) – derivate da staminali retiniche pluripotenti indotte (iNPC) – la loro retina è risultata 140 volte più sensibile alla luce e ha preservato meglio l’integrità funzionale (6-8 file di fotorecettori contro una sola fila della retina non trattata). Queste cellule retiniche neonate “curative” sono state prelevate dall’organismo stesso e manipolate geneticamente: la loro potenziale utilità terapeutica è stata constatata in animali colpiti da stadi iniziali di AMD , una malattia considerata incurabile nella sua forma più comune (detta secca o atrofica). Infine, va sottolineato come non solo si debba considerare l’eventualità di seri effetti collaterali (si potrebbe persino indurre un tumore retinico), ma anche che si è ancora ben lontani dalla fase di sperimentazione clinica sugli esseri umani.
Fonte: Stem Cells
LED, osservati danni retinici in cavie animali
La nocività della luce blu: favorisce lo stress ossidativo. Effettuate sperimentazioni in condizioni estreme
 Si tratta di un potenziale campanello d’allarme che riguarda il tipo di luce emessa dai LED (diodi a emissione luminosa con cui vengono realizzati schermi e lampadine). Però al momento i risultati sono limitati esclusivamente alle cavie animali utilizzate.
Si tratta di un potenziale campanello d’allarme che riguarda il tipo di luce emessa dai LED (diodi a emissione luminosa con cui vengono realizzati schermi e lampadine). Però al momento i risultati sono limitati esclusivamente alle cavie animali utilizzate.
Uno studio francese giunge alla conclusione che nei ratti – si legge su Free Radical Biology & Medicine – la “fototossicità dei LED per la retina è caratterizzata da un importante danno dei fotorecettori” dopo 18 ore continuative d’esposizione. Insomma, in condizioni sperimentali estreme si è riscontrata una “induzione della necrosi” delle cellule retiniche a causa del maggiore stress ossidativo.
In particolare nello studio – che fa capo all’Istituto nazionale della salute e della ricerca medica francese (INSERM) – si sottolinea che gli spettri presenti persino nei LED a luce bianca sono in realtà “caratterizzati da un’intensa emissione nella regione blu dello spettro visibile assente negli spettri della luce diurna. Questa componente blu e l’alta intensità delle emissioni sono le principali fonti di preoccupazione riguardo ai rischi per la salute che i LED pongono rispetto alla tossicità per l’occhio e per la retina”.
L’analisi è stata condotta a livello biomolecolare. Gli studiosi scrivono senza mezzi termini nei loro risultati che “la luce LED ha causato uno stato di sofferenza retinica”. Tanto che in laboratorio, sempre su cavie animali, “è stata osservata una perdita di fotorecettori”[[con luci intense a partire da quasi un giorno d’esposizione]], la quale è stata maggiore di quella registrata con l’illuminazione tradizionale.
Tra l’altro questo effetto è stato messo in relazione con la lunghezza d’onda: quanto più è corta, tanto maggiore è l’energia veicolata dai fotoni associata ad eventuali danni. Per questo, si legge ancora nello studio, “la componente blu della [luce dei] LED è la causa principale del danno retinico”. Al momento in cui scriviamo questi risultati non sono mai stati riscontrati negli esseri umani. [[Tuttavia, per precauzione una serie di produttori di dispositivi che fanno uso di schermi LED (ad esempio molti smartphone) danno la possibilità di attivare un filtro della luce blu per proteggere gli occhi.]]
Un secondo studio pubblicato da un’équipe giapponese nel 2018 su Experimental Eye Research è stato condotto su topolini ed è giunto a conclusioni analoghe:
Dopo l’esposizione a LED a luce blu è stato rilevato immediatamente un ampliamento dell’area [coinvolta] dell’epitelio pigmentato retinico (EPR), specialmente attorno al nervo ottico, e ciò ha condotto a una degenerazione secondaria dei fotorecettori. L’esposizione a tre giorni consecutivi di LED a luce blu di topi pigmentati causerà un danno dell’EPR e dei fotorecettori.
Fonti: Free Radic Biol Med, Photochem. Photobiol., Exp Eye Res.
Pagina pubblicata il 15 aprile 2015. Ultimo aggiornamento: 2 agosto 2018
Troppo calcio, maggiori rischi di AMD
 Troppo calcio, maggiori rischi di AMD La degenerazione maculare legata all’età potrebbe essere favorita da un’alimentazione e da integratori errati 14 aprile 2015 – Se il calcio fa bene alle ossa, potrebbe invece – se assunto in eccesso – nuocere alla zona centrale della retina ( macula ). Infatti, un nuovo studio dimostrerebbe come gli integratori di calcio possano favorire la degenerazione maculare legata all’età ( AMD ), malattia degenerativa che può colpire dopo i 55 anni d’età. Quindi in questi casi sarebbero da evitare al pari di chi, ad esempio, soffre di calcoli renali. Quando si è affetti da AMD, inoltre, potrebbe essere il caso di ridurre l’apporto di latticini; al contrario potrebbe essere opportuno assumere Omega-3 (anche se non tutti concordano). In ogni caso, è sempre opportuno consultare uno specialista che tenga conto dell’intero quadro clinico (ad esempio di un’eventuale osteoporosi). Scrivono su JAMA i ricercatori dell’Università della California, della Stanford University e dell’Università del Michigan (Usa): “Si è visto che i partecipanti dello studio che hanno dichiarato un consumo superiore agli 800 milligrammi al giorno in complementi alimentari avevano una probabilità più elevata di ricevere una diagnosi di AMD, in base a una valutazione delle foto del fondo oculare in confronto a coloro i quali dichiaravano di non fare uso di complementi alimentari di calcio”. Infine ricordiamo che – tra i fattori di rischio della degenerazione maculare l’età – si annoverano l’esposizione a raggi ultravioletti, il fumo, la scarsa attività fisica, l’alimentazione poco varia e troppo povera (soprattutto carente in pesce, verdure a foglia verde e noci). Oltre a questi fattori modificabili, naturalmente ci sono anche cause genetiche.
Troppo calcio, maggiori rischi di AMD La degenerazione maculare legata all’età potrebbe essere favorita da un’alimentazione e da integratori errati 14 aprile 2015 – Se il calcio fa bene alle ossa, potrebbe invece – se assunto in eccesso – nuocere alla zona centrale della retina ( macula ). Infatti, un nuovo studio dimostrerebbe come gli integratori di calcio possano favorire la degenerazione maculare legata all’età ( AMD ), malattia degenerativa che può colpire dopo i 55 anni d’età. Quindi in questi casi sarebbero da evitare al pari di chi, ad esempio, soffre di calcoli renali. Quando si è affetti da AMD, inoltre, potrebbe essere il caso di ridurre l’apporto di latticini; al contrario potrebbe essere opportuno assumere Omega-3 (anche se non tutti concordano). In ogni caso, è sempre opportuno consultare uno specialista che tenga conto dell’intero quadro clinico (ad esempio di un’eventuale osteoporosi). Scrivono su JAMA i ricercatori dell’Università della California, della Stanford University e dell’Università del Michigan (Usa): “Si è visto che i partecipanti dello studio che hanno dichiarato un consumo superiore agli 800 milligrammi al giorno in complementi alimentari avevano una probabilità più elevata di ricevere una diagnosi di AMD, in base a una valutazione delle foto del fondo oculare in confronto a coloro i quali dichiaravano di non fare uso di complementi alimentari di calcio”. Infine ricordiamo che – tra i fattori di rischio della degenerazione maculare l’età – si annoverano l’esposizione a raggi ultravioletti, il fumo, la scarsa attività fisica, l’alimentazione poco varia e troppo povera (soprattutto carente in pesce, verdure a foglia verde e noci). Oltre a questi fattori modificabili, naturalmente ci sono anche cause genetiche.
Fonte: JAMA
Ultima modifica: 20 aprile 2015
Potenziali fastidi oculari con l’eyeliner
 Potenziali fastidi oculari con l’ eyeliner Nuovo studio sui possibili “effetti collaterali” del trucco se troppo vicino alla cornea Truccare gli occhi può richiedere dei semplici… trucchi per evitare alcuni fastidi. L’ eyeliner , ad esempio, può causare arrossamenti oculari se si traccia una linea all’interno delle ciglia e non solo sul contorno occhi. Il delineatore, se usato lungo la rima palpebrale, può potenzialmente provocare contaminazioni batteriche e accrescere il rischio d’infiammazioni (soprattutto nelle portatrici di lenti a contatto). Grazie a una lampada con luce radente si è visto che – poco dopo aver disegnato una linea lungo il bordo interno della palpebra – del materiale estraneo “migrava” sulla cornea: possono essere soprattutto delle particelle d’alluminio che possono causare delle microabrasioni corneali.
Potenziali fastidi oculari con l’ eyeliner Nuovo studio sui possibili “effetti collaterali” del trucco se troppo vicino alla cornea Truccare gli occhi può richiedere dei semplici… trucchi per evitare alcuni fastidi. L’ eyeliner , ad esempio, può causare arrossamenti oculari se si traccia una linea all’interno delle ciglia e non solo sul contorno occhi. Il delineatore, se usato lungo la rima palpebrale, può potenzialmente provocare contaminazioni batteriche e accrescere il rischio d’infiammazioni (soprattutto nelle portatrici di lenti a contatto). Grazie a una lampada con luce radente si è visto che – poco dopo aver disegnato una linea lungo il bordo interno della palpebra – del materiale estraneo “migrava” sulla cornea: possono essere soprattutto delle particelle d’alluminio che possono causare delle microabrasioni corneali. Il consiglio della dott.ssa Alison Ng – che lavora presso l’università di Waterloo, in Canada – è quello di non utilizzare la matita sul bordo interno della palpebra e, comunque, di temperarla prima dell’uso (soprattutto se vecchia può essere più facilmente contaminata da batteri), rimuovendo poi il materiale residuo rimasto sulla sua punta. “La migrazione delle particelle – si legge sulla rivista Eye and Contact Lens Science and Clinical Practice – è avvenuta più rapidamente col trucco applicato oltre la linea delle ciglia, con un picco massimo di contaminazione del film lacrimale raggiunto tra i 5 e i 10 minuti successivi all’applicazione [tra il 15 e il 30% in più]. La migrazione dell’eyeliner in seguito all’applicazione sul contorno occhi è stata comparativamente più lenta e ridotta”. Per gli esperti non è opportuno applicare le lenti a contatto subito dopo il trucco, ma occorre aspettare anche un paio d’ore se si fa uso della matita.
Il consiglio della dott.ssa Alison Ng – che lavora presso l’università di Waterloo, in Canada – è quello di non utilizzare la matita sul bordo interno della palpebra e, comunque, di temperarla prima dell’uso (soprattutto se vecchia può essere più facilmente contaminata da batteri), rimuovendo poi il materiale residuo rimasto sulla sua punta. “La migrazione delle particelle – si legge sulla rivista Eye and Contact Lens Science and Clinical Practice – è avvenuta più rapidamente col trucco applicato oltre la linea delle ciglia, con un picco massimo di contaminazione del film lacrimale raggiunto tra i 5 e i 10 minuti successivi all’applicazione [tra il 15 e il 30% in più]. La migrazione dell’eyeliner in seguito all’applicazione sul contorno occhi è stata comparativamente più lenta e ridotta”. Per gli esperti non è opportuno applicare le lenti a contatto subito dopo il trucco, ma occorre aspettare anche un paio d’ore se si fa uso della matita.
Fonti: Università di Waterloo , Eye and Contact Lens Science and Clinical Practice Pagina pubblicata l’8 aprile 2015.
Ultima modifica: 13 aprile 2015
La Giornata mondiale della salute guarda al cibo

Si è celebrata il 7 aprile ed è stata dedicata alla sicurezza alimentare. Anche per la vista una dieta corretta è importante
La nostra salute si “gioca” anche nel piatto. E’ stata dedicata proprio alla sicurezza alimentare la Giornata mondiale della salute che si è celebrata il 7 aprile 2015 con l’OMS (WHO).
Il cibo malsano può causare, rileva l’Organizzazione Mondiale della Sanità, oltre 200 malattie che vanno dalla diarrea al cancro. Alcune cause possono essere gli alimenti poco cotti di origine animale, la frutta e la verdura contaminate nonché i frutti di mare contenenti biotossine marine.
“La produzione di cibo è stata resa industriale e il suo commercio e la sua distribuzione sono state globalizzate – ha dichiarato l’ex Direttrice generale dell’Oms Margaret Chan –. Questi cambiamenti introducono molteplici nuovi rischi di contaminazione del cibo con batteri nocivi, virus, parassiti o sostanze chimiche”. Per questo l’Agenzia ONU per la salute ha avviato un’analisi mondiale delle patologie di origine alimentare, pubblicando poi un Rapporto sull’argomento.
L‘Africa è il continente in cui le malattie enteriche di origine alimentari sono le più comuni, a cui segue il Sud-Est asiatico. Oltre il 40% delle persone che ne soffrono sono bambini con meno di 5 anni.
Per una buona salute retinica è consigliabile seguire una dieta varia, con pesce, verdure a foglia verde, noci, ecc. In particolare, è importante avere un adeguato apporto di Omega-3 (acidi grassi polinsaturi contenuti, ad esempio, nell’olio di fegato di merluzzo, nel salmone e nel pesce azzurro) per contribuire a prevenire malattie degenerative retiniche quali l’AMD; inoltre bisogna evitare di fumare e a praticare regolarmente attività fisica.
La carenza di vitamina A può causare xeroftalmia. Inoltre, per prevenire malattie tropicali quali il tracoma o l’oncocerchiasi è essenziale, soprattutto per chi vive in alcuni Paesi africani, approvvigionarsi a fonti d’acqua non contaminate.
Leggi anche: Occhio all’alimentazione ; Più Omega-3 contro l’AMD
Fonti: Efsa , Notizie Free , Who (Oms)
Pagina pubblicata il 2 aprile 2015. Ultimo aggiornamento: 17 gennaio 2019